Você sabia que uma simples dor abdominal pode ser o sinal de uma inflamação intestinal séria? Muitas pessoas ignoram sintomas digestivos, mas conhecer seu corpo pode evitar complicações graves.
A diverticulite afeta principalmente o intestino grosso e é mais comum após os 40 anos. Homens jovens e mulheres acima de 50 anos apresentam maior risco.
Entender os sinais, causas e opções de tratamento é crucial para sua saúde intestinal. Uma abordagem proativa através da dieta e conhecimento pode fazer toda diferença.
Este guia completo vai ajudar você a identificar quando procurar ajuda médica e como prevenir complicações sobre a Diverticulite. Sua saúde digestiva merece atenção!
Principais Pontos
- Reconhecer os sintomas precoces pode prevenir complicações graves
- A idade e o gênero influenciam no risco de desenvolver a condição
- O tratamento adequado depende do diagnóstico médico especializado
- Mudanças na dieta são fundamentais para prevenção e controle
- Diverticulose assintomática pode evoluir para diverticulite sintomática
- Procure ajuda médica imediata em caso de dor intensa ou febre
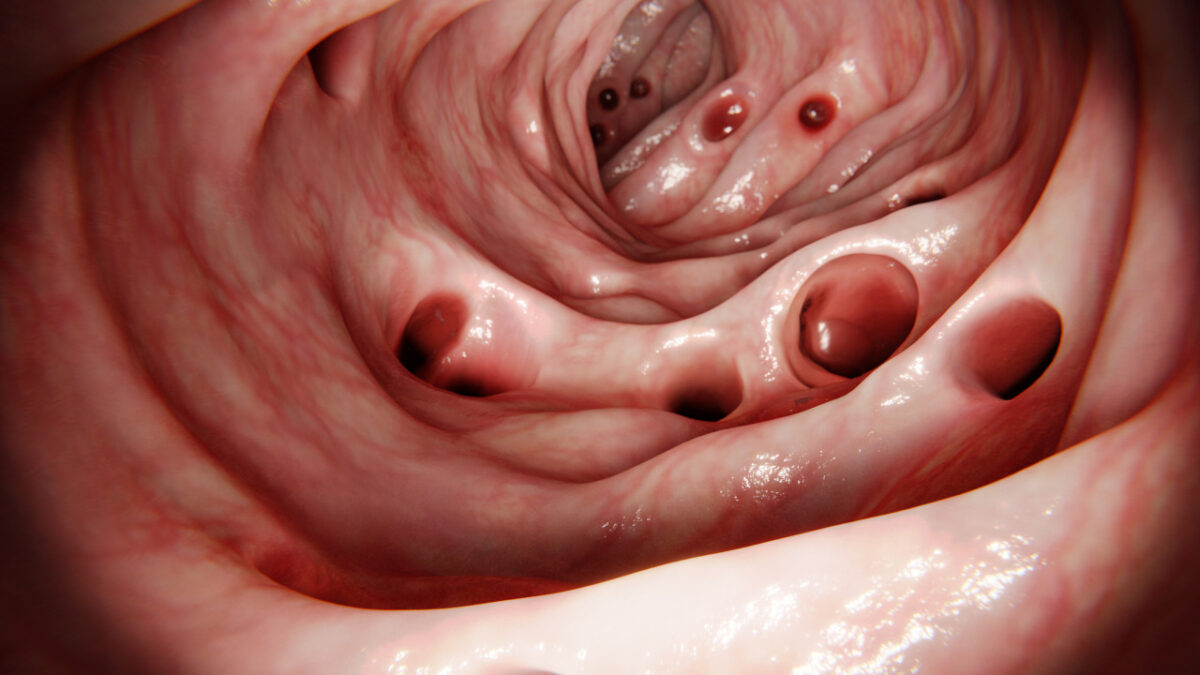
O que é Diverticulite?
Muitas pessoas desenvolvem pequenas bolsas no intestino ao longo da vida sem nem perceber. Essas estruturas, chamadas divertículos, geralmente não causam problemas. Mas quando ficam inflamadas, podem desencadear uma condição dolorosa que requer atenção médica.
Definição e diferença entre diverticulose e diverticulite
A diverticulose é simplesmente a presença dessas bolsas no intestino grosso. Ela não causa sintomas na maioria dos casos. Já a condição inflamatória ocorre quando essas bolsas ficam irritadas ou infectadas.
A principal diferença está na presença de inflamação. Enquanto a primeira situação é assintomática, a segunda provoca dor e desconforto significativos.
Como os divertículos se formam no intestino
Essas bolsas se desenvolvem através de pontos fracos na parede intestinal. A pressão dentro do cólon empurra a camada interna através dessas áreas mais frágeis.
O processo é similar a uma câmara de ar que forma uma bolha onde a borracha está mais fina. Essa formação geralmente acontece no cólon sigmoide, a parte final do intestino grosso.
Prevalência por idade e gênero
A probabilidade de desenvolver essa doença aumenta significativamente com a idade. Pessoas abaixo de 40 anos raramente apresentam o problema, mas a incidência cresce consistentemente após essa idade.
Estudos mostram padrões diferentes entre gêneros:
| Faixa Etária | Prevalência em Homens | Prevalência em Mulheres |
|---|---|---|
| 40-50 anos | Mais comum | Menos comum |
| Acima de 50 anos | Menos comum | Mais comum |
| Acima de 70 anos | Igualmente comum | Igualmente comum |
Pessoas de origem caucasiana também demonstram maior predisposição para desenvolver essas condições intestinais. Entender esses fatores ajuda na prevenção e diagnóstico precoce.
Principais Causas e Fatores de Risco
Compreender os fatores que contribuem para o desenvolvimento dessa condição intestinal é fundamental para sua prevenção. Múltiplos elementos podem aumentar sua vulnerabilidade, desde hábitos alimentares até características biológicas.
Alguns desses elementos você pode controlar através de mudanças no estilo de vida. Outros são inevitáveis, mas conhecer seu impacto ajuda no monitoramento proativo da saúde digestiva.
Dieta pobre em fibras e seu impacto intestinal
Quando sua alimentação tem baixo teor de fibras, as fezes ficam secas e duras. Isso exige maior esforço do intestino para movimentá-las, aumentando significativamente a pressão interna.
Essa pressão constante força a formação das bolsas intestinais em pontos mais frágeis. A qualidade nutricional da sua dieta diretamente influencia a saúde do seu cólon.
Tabagismo e inflamação crônica
O uso regular de cigarro mantém seu corpo em estado inflamatório constante. Essa inflamação sistêmica afeta todos os órgãos, incluindo o trato digestivo.
As toxinas do tabaco também prejudicam a circulação sangue nos tecidos intestinais. Isso compromete a capacidade de regeneração e defesa contra infecções.
Obesidade e pressão abdominal
O excesso de peso, especialmente na região abdominal, comprime constantemente seus órgãos digestivos. A obesidade cria pressão intra-abdominal elevada que favorece a formação de divertículos.
O tecido adiposo também produz substâncias inflamatórias que podem agravar condições intestinais existentes.
Envelhecimento e perda de elasticidade intestinal
Com o avanço da idade, os tecidos intestinais naturalmente perdem elasticidade e tonicidade. Essa mudança torna a parede do cólon mais susceptível à formação de bolsas.
A motilidade intestinal também diminui, contribuindo para constipação e maior esforço durante a evacuação.
Constipação crônica e aumento da pressão no cólon
Evacuações irregulares e difíceis criam ciclos de pressão excessiva no intestino. Cada episódio de constipação representa um pico de tensão nas paredes do cólon.
Esse padrão repetitivo pode levar ao desenvolvimento progressivo de divertículos ao longo dos anos.
Fatores de risco especiais
Certas condições médicas e tratamentos aumentam significativamente o risco. Pessoas com sistema imunológico comprometido têm maior vulnerabilidade.
- Pacientes em quimioterapia ou com HIV
- Uso prolongado de certos medicamentos como anti-inflamatórios
- Histórico familiar da condição
- Sedentarismo e hidratação inadequada
Identificar esses fatores precocemente permite intervenções preventivas. Casos graves podem necessitar internação hospitalar e, em situações extremas, procedimentos como colostomia.
Durante crises agudas, buscar atendimento no hospital rapidamente é crucial para evitar complicações sérias.
Sintomas da Diverticulite
Reconhecer os sinais dessa condição inflamatória é essencial para buscar ajuda no momento certo. Cada pessoa pode experimentar sintomas diferentes, mas alguns padrões são bastante característicos.
Dor abdominal característica
A dor abdominal geralmente começa de forma súbita e intensa. Ela se concentra principalmente no lado inferior esquerdo do abdômen, onde fica a parte final do intestino grosso.
Muitas vezes a dor é constante e piora com movimentos ou toque. Alguns pacientes descrevem como uma cólica forte que não melhora.
Febre e calafrios
A presença de febre indica que há uma infecção ativa no organismo. Calafrios frequentemente acompanham a elevação da temperatura corporal.
Estes sinais mostram que seu corpo está lutando contra uma inflamação significativa. Eles exigem avaliação médico imediata.
Alterações no hábito intestinal
Seu intestino pode reagir de maneiras diferentes durante uma crise. Algumas pessoas desenvolvem constipação severa, enquanto outras têm diarreia.
Mudanças repentinas no padrão intestinal são sempre um alerta importante. Observe se há sangue nas fezes ou muco excessivo.
Náuseas, vômitos e perda de apetite
O sistema digestivo inteiro pode ficar comprometido durante a inflamação. Náuseas e vômitos ocorrem porque o corpo tenta se livrar de toxinas.
A perda de apetite é comum e pode levar à desidratação. É crucial manter a hidratação mesmo sem fome.
Sintomas menos comuns
Algumas manifestações atípicas também podem aparecer. Distensão abdominal e sensibilidade extrema ao toque são exemplos.
Em casos mais avançados, pode-se palpar uma massa abdominal. Estes sinais geralmente indicam complicações que necessitam de tomografia para avaliação.
Se você experimentar estes sintomas, procure atendimento médico. O tratamento precoce com antibióticos adequados pode evitar complicações sérias.
Após a recuperação, seu médico pode recomendar uma colonoscopia para avaliar completamente sua saúde intestinal. Esta etapa é importante para prevenir novas crises ao longo da vida.
Como é Feito o Diagnóstico
Identificar corretamente essa condição inflamatória intestinal exige uma abordagem médica cuidadosa. Seu médico usará vários métodos para confirmar o problema e descartar outras doenças.
O processo começa com uma conversa detalhada sobre seus sintomas. Seu histórico de saúde ajuda a direcionar os exames necessários.
Exame clínico e palpação abdominal
Durante a consulta, o médico pressiona suavemente diferentes áreas da sua barriga. Ele procura pontos de dor específicos e sinais de irritação abdominal.
Esse exame físico inicial ajuda a determinar a localização exata do desconforto. A palpação pode revelar sensibilidade característica no lado inferior esquerdo.
Tomografia computadorizada – exame mais confiável
Este é considerado o método mais preciso para confirmar o diagnóstico. A tomografia mostra imagens detalhadas do seu intestino e áreas inflamadas.
O exame revela divertículos inchados e possíveis complicações. É especialmente útil para casos mais complexos que necessitam avaliação precisa.
Exames laboratoriais (hemograma e proteína C reativa)
Seu sangue pode fornecer informações importantes sobre inflamação. O hemograma verifica se há aumento de glóbulos brancos, indicando infecção.
A proteína C reativa elevada confirma processo inflamatório ativo. Esses marcadores ajudam a avaliar a gravidade da situação.
Ultrassom e ressonância magnética como alternativas
Quando a tomografia não é recomendada, existem outras opções. O ultrassom abdominal é seguro para gestantes e pessoas com restrições.
A ressonância magnética oferece imagens detalhadas sem radiação. Ambos os métodos são válidos para confirmar o diagnóstico em situações específicas.
Colonoscopia após a crise aguda
Este exame geralmente é realizado algumas semanas após a recuperação. Ele permite visualizar diretamente o interior do intestino. A colonoscopia avalia a extensão das alterações e descarta outras condições. É um passo importante para planejar prevenção a longo prazo.
Opções de Tratamento Disponíveis

O manejo adequado dessa condição inflamatória intestinal varia conforme a gravidade. Seu médico determinará a melhor abordagem baseado na intensidade dos seus sintomas e exames.
Casos leves podem ser tratados em casa com orientação médica. Situações mais complexas exigem intervenção hospitalar imediata.
Antibióticos para casos leves e graves
Os medicamentos antimicrobianos são essenciais para controlar a infecção. O esquema terapêutico muda conforme a gravidade. Pacientes com febre alta ou dor intensa necessitam internação
Mudanças dietéticas durante e após a crise
Sua dieta precisa adaptar-se a cada fase do tratamento. Inicialmente, repouso intestinal é crucial.
Na fase aguda, recomenda-se:
- Dieta líquida por 2-3 dias
- Hidratação abundante
- Progressão gradual para alimentos macios
Após a melhora, aumente fibras lentamente. Isso ajuda a formar fezes mais consistentes e reduz pressão no intestino.
Repouso e cuidados conservadores
O repouso intestinal permite a recuperação da parede do cólon. Evite esforços físicos durante a crise.
Cuidados conservadores incluem:
- Repouso domiciliar
- Uso de analgésicos conforme prescrição
- Compressas mornas para aliviar desconforto
Essa abordagem minimiza o risco de piora da inflamação. Seguir rigorosamente as orientações médicas é fundamental.
Tratamento hospitalar com medicamentos intravenosos
Pacientes com sintomas graves necessitam hospitalização. Sinais de alerta incluem dor incapacitante e febre persistente.
O acompanhamento com nutricionista é valioso para prevenção de novas crises. Ele orientará sobre hábitos alimentares protetores para seu intestino.
Reconhecer sinais de alerta precocemente reduz drasticamente o risco de complicações. Sempre busque orientação médica ao primeiro sinal de problema.
Quando a Cirurgia é Necessária
A decisão pela intervenção cirúrgica surge quando outras opções não trazem resultados. Este passo é considerado após avaliação cuidadosa de múltiplos fatores clínicos.
Seu médico recomendará a cirurgia apenas quando absolutamente necessário. A abordagem prioriza sempre sua segurança e recuperação.
Como Prevenir a Diverticulite
Adotar estratégias preventivas é fundamental para manter seu intestino saudável e evitar problemas futuros. A prevenção eficaz combina múltiplas abordagens que trabalham em conjunto para proteger seu sistema digestivo.
Essas medidas reduzem significativamente o risco de desenvolver complicações. Elas também melhoram sua qualidade de vida geral e bem-estar intestinal.
Dieta rica em fibras: alimentos recomendados
As fibras são suas maiores aliadas na saúde intestinal. Elas aumentam o volume fecal e facilitam o trânsito pelo cólon.
Inclua estes alimentos diariamente:
- Frutas com casca: maçã, pera, ameixa (2-3 porções diárias)
- Vegetais: brócolis, espinafre, cenoura (1 xícara por refeição)
- Grãos integrais: aveia, quinoa, arroz integral (1/2 xícara por porção)
- Leguminosas: feijão, lentilha, grão-de-bico (1 concha ao dia)
Aumente gradualmente o consumo para evitar desconforto. Seu intestino precisa se adaptar às mudanças.
Hidratação adequada
A água amolece as fezes e previne a constipação. Beba pelo menos 2 litros diariamente.
Distribua a ingestão ao longo do dia. Mantenha uma garrafa sempre próxima para lembrar-se de hidratar.
Água de coco e chás naturais também contribuem. Evite refrigerantes e bebidas açucaradas.
Exercícios físicos regulares
Atividade física estimula os movimentos intestinais naturais. Caminhadas diárias de 30 minutos já fazem diferença.
Exercícios aeróbicos são especialmente benéficos:
- Natação: 3 vezes por semana
- Ciclismo: 20-30 minutos diários
- Dança: 2-3 sessões semanais
O movimento regular reduz a pressão abdominal. Também melhora a circulação sanguínea no cólon.
Controle do peso e abandono do tabagismo
O excesso de peso aumenta a pressão sobre seus órgãos digestivos. Mantenha um IMC entre 18,5 e 24,9.
Para parar de fumar, busque apoio médico. O tabagismo causa inflamação crônica que prejudica o intestino.
Estratégias práticas incluem:
- Programa de reeducação alimentar
- Acompanhamento com nutricionista
- Terapia de reposição nicotínica
- Grupos de apoio para cessação tabágica
Estabelecimento de rotinas intestinais saudáveis
Respeite o impulso natural de evacuar. Não adie quando sentir necessidade.
Crie um horário regular para ir ao banheiro. O período pós-refeições é ideal para tentar.
Use um banquinho para elevar os pés durante a evacuação. Esta posição facilita a saída das fezes.
Monitore seus fatores de risco regularmente. Faça check-ups anuais incluindo avaliação digestiva.
A consistência nas medidas preventivas é crucial. Pequenas mudanças diárias trazem grandes resultados a longo prazo.
Reconheça sinais precoces de recidiva. Dor abdominal leve ou alterações intestinais merecem atenção.
Integre todas estas estratégias para máxima eficácia. Sua saúde intestinal agradece!
Leia também : https://saudenews.blog/equilibrio-intestinal-e-meditacao
Conclusão
Compreender sua saúde intestinal é o primeiro passo para evitar complicações. A diverticulite, quando tratada corretamente, tem excelente prognóstico.
Reconhecer sintomas como dor abdominal intensa e febre permite buscar ajuda médica rapidamente. O diagnóstico preciso através de exames como tomografia computadorizada garante o tratamento adequado.
Mudanças no estilo de vida fazem enorme diferença. Dieta rica em fibras, hidratação e exercícios reduzem seu risco significativamente.
Sempre consulte seu médico ao notar alterações digestivas. Cuidar do seu intestino significa investir na sua qualidade de vida a longo prazo.
FAQ
Qual é a diferença entre diverticulose e diverticulite?
Quais são os sintomas mais comuns de uma crise?
Como é feito o diagnóstico dessa condição?
Quais são as opções de tratamento disponíveis?
A cirurgia é sempre necessária?
Como posso prevenir novas crises?

Olá! Eu sou Fátima Costa, e é um prazer tê-lo(a) aqui.
Sou Nutricionista formada pela UFOP (Universidade Federal de Ouro Preto), com Mestrado em Saúde e Nutrição, pela mesma Universidade. O Saúde News nasceu com a missão de levar informação clara, confiável e atualizada sobre Saúde, Nutrição e Bem-estar.




2 thoughts on “Diverticulite: Sintomas, Causas, Tratamento e Prevenção”